Многие люди, появление, первых признаков отеков, воспаления век, а также симптомов типа «песка» в глазах с легким раздвоением изображения, списывают на усталость, переутомление от работы за компьютером. Аутоиммунное патологическое заболевание, эндокринная офтальмопатия – широко распространенное, состояние поражения орбиты глаз, мягких тканей и мышц глазницы, вызванные расстройством функций щитовидной железы.
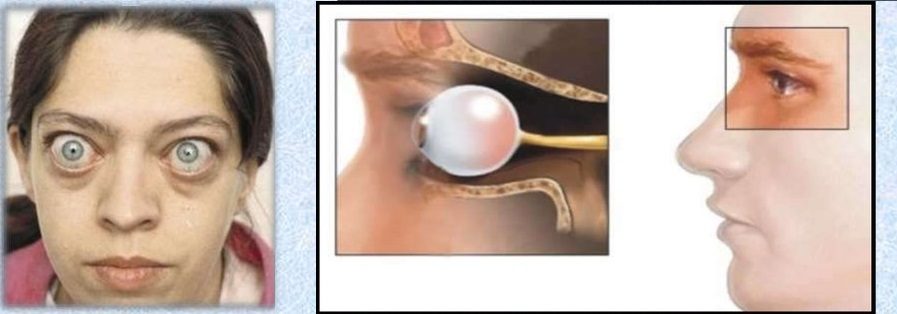
При этом глазное яблоко смещается вперед и возникает так называемый экзофтальм, который может сопровождаться двоением изображения и отечностью век- это эндокринная офтальмопатия с диплопией.
Причины заболевания и факторы риска
Меня часто спрашивают про причины этого заболевания. Появление аутоиммунных изменений, которые при функциональных, гормональных нарушениях со стороны щитовидной железы приводят к поражению мягких тканей глаз.
На вопросы пациентов, что же является фактором провоцирующим развитие эндокринной офтальмопатии, никто из медиков (в том числе и я) не даст четкого ответа. Но общепринятыми факторами риска считают следующие:
- Частые вирусные и инфекционные заболевания;
- Скопление и отрицательное воздействие токсинов на организм;
- Радиационная обстановка в некоторых регионах;
- Расстройство нервной системы, стрессовые ситуации;
- Отрицательное влияние вредных привычек;
- Нарушение работы щитовидной железы.
Согласно результатам массовых медицинских обследований населения, это заболевание наблюдается у до 2% людей. Женщины страдают эндокринной офтальмопатией гораздо чаще мужчин (распространенность у женщин примерно в 6 раз выше). Работу с пациентами по выявлению симптомов, признаков болезни и лечения проводят специалисты, офтальмологи и эндокринологи.
Формы развития и классификация эндокринной офтальмопатии
Мои пациенты часто интересуются формами заболевания. Выделяют несколько фаз эндокринной офтальмопатии :
- Воспалительная экссудация, когда при воспалительном процессе из ткани или мелких кровеносных сосудов выделяется жидкость
- Инфильтрация с высвобождением подобных гормонам белков (цитокинов), увеличением образования гликозаминогликанов, которые удерживают жидкость и вызывают отек тканей
- Фаза пролиферации, когда происходит выраженное выпячивание глазного яблока.4. Фиброзные изменения с уплотнением мышц и необратимыми изменениями тканей глаза.
Различают три формы эндокринной офтальмопатии: тиреотоксическая, отечная, миопатическая.
- Тиреотоксический экзофтальм, как правило, поражает оба глазных яблока с явной и ложной протрузией (выпячиванием глаза). При опускании глаз, веко запаздывает. А в глазах появляется неестественный блеск.
- Отечный экзофтальм. Характеризуется явным выстоянием глазного яблока вперед (до 2 см), отеком мягких тканей глаз с двух сторон, ухудшением общей подвижности глаз и несмыканием век. Возникают дефекты роговицы, которые при отсутствии лечения могут перерасти в язвы роговицы. Зрение снижается из-за помутнения роговой оболочки глаза.
- Эндокринная миопатия, как правило, поражает двигательные мышцы глаз, что может привести к потере подвижности глазного яблока, косоглазию. Может возникать двоение. Увеличивается экзофтальм, фиброз быстро поражает окологлазничные ткани, поражаются мышцы глаза, ухудшается зрение.
В офтальмологии используют классификацию эндокринной офтальмопатии Баранова, которая отражает течение и степени заболевания.
Классификация по Баранову:
| Степень развития болезни | Экзофтальм (пучеглазие) | Признаки |
| Первая | До 16 мм | Умеренная отечность век. Функция глазных мышц не нарушена, слабовыраженный экзофтальм. |
| Вторая | До 18 мм | Усиленный отек век, конъюнктивы, периодическое двоение изображения,, заметный экзофтальм. |
| Третья | До 21 мм | Полное несмыкание век, на роговице появляются язвы с эрозиями, ограниченное движение глаз, признаки атрофии зрительного нерва. Сильное двоение, множественные язвы роговицы, продолжается атрофия зрительного нерва, возможна полная потеря зрения |
Рекомендации по проведению диагностики
Для установки точного и достоверного диагноза “эндокринная офтальмопатия” применяет разные клинические рекомендации. Пациенту необходимо пройти обследование у двух специалистов: офтальмолога и эндокринолога.
Как правило, пациент первоначально обращается к офтальмологу с характерными для эндокринной офтальмопатии, симптомами. К таким жалобам и беспокойствам чаще всего относятся:
- Отек, покраснение глаз, с нависанием век и редким морганием;
- Ограничение подвижности глаз, двоение изображения;
- Общее недомогание: нарушение сна, дрожание рук, учащенное сердцебиение, повышенная раздражительность.
Многие жалобы пациента неспецифичны и характерны для многих заболеваний. Поэтому, специалисту необходимо предварительно осмотреть пациента, оценить визуально состояние глаз и окружающих глаз тканей. Внимательно ознакомиться с медицинской карточкой, изучить историю болезни. Также я интересуюсь у пациентов, какими хроническими заболеваниями он страдает.
При визуальном обнаружении у пациента отклонений от нормы, выстоянии глазного яблока из глазницы, выполняют экзофтальмометрию. Это измерение предполагает использование специального прибора экзофтальмометра.
При выявлении отклонений офтальмолог может выполнить или назначить дополнительные обследования:
- Ультразвуковое исследование глаз;
- Магнитно-резонансную и компьютерную томографию головы и глаз;
- Офтальмоскопию, осмотр и исследование глазного дна;
- Биомикроскопиюз;
- Общие лабораторные исследования крови, мочи, определение уровней гормонов;
- При подозрении на онкологию выполняют биопсию.
Офтальмолог, опираясь на результаты инструментальных исследований и оценки всех симптомов эндокринной офтальмопатии и объективных признаков, может поставить точный диагноз.
Основные методы лечения
На приеме мне пациенты часто задают вопрос: можно ли вылечить эндокринную офтальмопатию и какими методами? При своевременном начале лечения, соблюдении рекомендаций врача высока вероятность достижения эффекта терапии и исключения хирургического вмешательства.
В зависимости от степени прогрессирования болезни, лечение эндокринной офтальмопатии , может быть консервативным (с применением только лекарственных препаратов) или радикальным — хирургическим.
Офтальмолог совместно с эндокринологом индивидуально для каждого пациента назначают лечение эндокринной офтальмопатии, подбирают лекарственные препараты, опираясь на установленные отклонения со стороны эндокринной системы.
Цель лечения эндокринной офтальмопатии заключается в следующем:,
восстановление функции щитовидной железы, ,:
- Замедление прогрессирования кератопатии (поражения роговицы);
- Снижение внутриглазного и ретробульбарного давления;
- Предотвращение поражения тканей глаза;
- Постепенное восстановление зрительных функций.
Медикаментозная терапия
- Для снятия отечности и устранения воспаления назначают глюкокортикоиды, которые оказывают иммуносупрессивное действие (угнетают иммунную систему). Глюкокортикоиды вводят в том числе ретробульбарно, за глаз..
- При слишком высоких уровнях гормонов щитовидной железы назначают препараты, подавляющие образование гормонов щитовидной железы (тиреостатики), такие как мерказолил.
- Широко применяют актовегин, который улучшает кровообращение и активирует обмен веществ. Этот препарат назначают в виде таблеток, инъекций, а также как гель для глаз.
- Могут назначить витамины группы А и Е .
Пульс-терапия при эндокринной офтальмопатии
- Пульс-терапия предполагает интенсивное введение сверхвысоких доз препаратов в течение короткого периода (обычно в течение одной недели).
- При ульс-терапии при эндокринной офтальмопатии вводят гормоны — препараты глюкокортикоидов, такие как метилпреднизолон, преднизолон. Помимо пульс-терапии возможно местное введение гормонов в виде глазных инъекций…
- Пульс — терапию метилпреднизолоном при обострении эндокринной офтальмопатии проводят при риске прогрессирующего снижения зрения. Ежедневно в течение пяти дней вводят внутривенно по 1000 мг метипреда.
Хирургическое вмешательство и операции
Многие пациенты, озабочены возможным оперативным вмешательством и интересуются, неизбежна ли операция.
Если эндокринная офтальмопатия быстро прогрессирует, доходит до поздних стадий и терапевтические методы не приводят к желаемым результатам, врач офтальмолог, в зависимости от состояния глаза и окружающих глаз тканей, выбирает метод оперативного вмешательства. До выполнения операции врач может предложить облучение тканей орбиты. Рентгеновское излучение достаточно эффективно уменьшает степень экзофтальма..
Код по МКБ-10
В настоящее время во всем мире действует Международная классификация болезней, десятого пересмотра, которая изначально, была введена в действие 01.01.1993 года и одобрена Всемирной организацией здравоохранения. (ВОЗ).
По Международная классификация болезней эндокринной офтальмопатии присвоен код МКБ: H06.2*.
 Автор: врач-офтальмолог Курьянова Ирина Валентиновна
Автор: врач-офтальмолог Курьянова Ирина Валентиновна
Дата публикации: 08.07.2019 14:13
