Хирургическое вмешательство является единственным результативным способом удаления катаракты. Как проходит операция и насколько она безопасна, можно ли после операции катаракты смотреть телевизор — эти вопросы всегда интересуют пациентов при получении направления на операцию.
Суть операции по удалению катаракты заключается в замене помутневшего хрусталика имплантом — современной интраокулярной линзой. Искусственный хрусталик последнего поколения позволяет одинаково хорошо видеть на любом расстоянии, успешно выполнять привычные действия – водить автомобиль, смотреть телевизор, читать и выполнять любую зрительную работу.
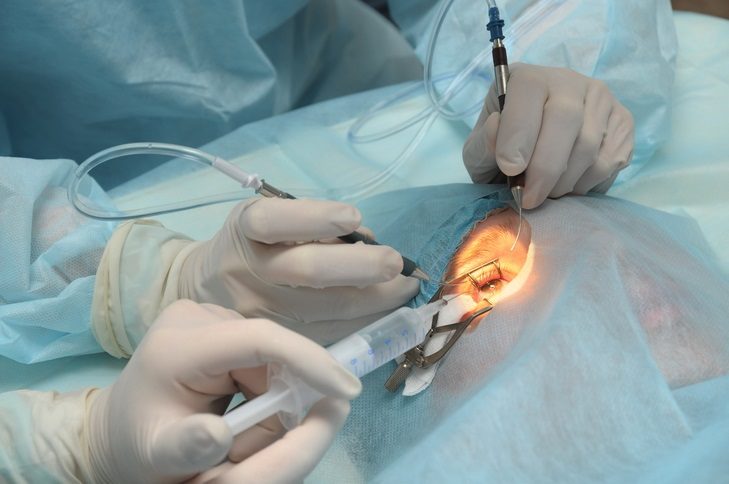
Пожилые пациенты иногда хотят сразу избавиться от двух грозных патологий и спрашивают, можно ли одновременно сделать операцию катаракты и глаукомы. Решение этого вопроса принимается хирургом-офтальмологом индивидуально для каждого пациента так, как однозначного ответа не существует.
Существующие противопоказания

Как и любая другая хирургическая манипуляция, операция по поводу катаракты является серьезным вмешательством, влияющим на функционирование организма. Ее проведению всегда предшествует обследование пациента и выявление факторов, исключающих возможность хирургического вмешательства. К ним относятся:
Период беременности и грудного кормления новорожденных.
Инфекционные заболевания общего характера.
Психические расстройства.
Онкологические процессы в области глаз.
Период восстановления после инсульта или инфаркта.
Обострение хронических заболеваний.
Относительными противопоказаниями к операции по удалению катаракты считаются возраст до 18 лет, наличие декомпенсированной глаукомы и других серьезных заболеваний глаза. В этих случаях врач принимает решение, анализируя возможную пользу и риски у каждого пациента индивидуально. Такой же подход применяется при определении возможности операции по удалению катаракты при сахарном диабете.
При полном отсутствии светоощущения операция часто не приводит к должному эффекту, но обычно помутневший хрусталик все равно удаляют, несмотря на плохой прогноз для зрения, — для предотвращения осложнений катаракты.
Катаракта считается возрастной болезнью, а у пожилых людей часто имеются серьезные заболевания, при которых не рекомендуется применять общий наркоз. Поэтому для операции на катаракту глаза в пожилом возрасте выбирают методики, для которых достаточно местной анестезии.
Подготовка к операции

В срок от 10 до 30 дней перед операцией пациент должен пройти обследования, подтверждающие возможность его организма перенести анестезию, хирургическую манипуляцию, последующую реабилитацию. Для этого назначаются следующие анализы:
Общий анализ крови.
Общий анализ мочи.
Анализ на свертываемость крови.
Анализ на ВИЧ, гепатит В и С, сифилис.
Анализ крови и мочи на сахар.
Электрокардиография.
Флюорография.
Также назначают консультации узкопрофильных специалистов — оториноларинголога, терапевта, стоматолога, врача, который лечит имеющиеся у пациента хронические заболевания.
Решается вопрос применения анестезирующих препаратов. Могут использоваться глазные капли или инъекции в область глаза.
Основным моментом подготовки к операции катаракты является подбор импланта. Современные интраокулярные линзы изготавливаются из материалов, биологически совместимых с тканями глаза, и поэтому они абсолютно безопасны. Для каждого пациента рассчитывают параметры искусственной линзы с учетом анатомических особенностей, образа жизни и потребностей, стадии заболевания, финансовых возможностей. Также на выбор линзы влияет наличие у пациента других офтальмологических проблем. Чаще всего при расчетах учитывают имеющуюся у пациента близорукость и дальнозоркость. Установка в этих случаях монофокальной однофокусной линзы решает проблему катаракты, но вынуждает пациента постоянно пользоваться очками для коррекции зрения.
Более технологичными являются мультифокальные линзы, имеющие два фокуса. Они обеспечивают хорошее зрение как на близком, так и на далеком расстоянии. Последней разработкой стала трифокальная линза AT LISA tri, обладающая тремя фокусами, что позволяет хорошо видеть не только вблизи и вдаль, но и на среднем расстоянии. Установкой трифокальной линзы достигается максимально возможный уровень зрительных функций так, как этот вид оптики обеспечивает мягкую фокусировку на любом расстоянии и снижает послеоперационные искажения зрения.
По виду материала изготовления импланты бывают акриловыми, гидрогелевыми и мягкими силиконовыми. Все они эластичные и мягкие, не раздражают ткани глаза и хорошо приживаются.
Виды операции
В настоящее время офтальмологические клиники предлагают проведение операций по четырем современным методикам:
Лазерная факоэмульсификация.
Ультразвуковая факоэмульсификация.
Экстракапсулярная экстракция.
Интракапсулярная экстракция.
Пациенты часто спрашивают, какая операция катаракты рекомендуется к проведению у пожилых людей. Легче всего организмом переносится ультразвуковая факоэмульсификация, именно ее обычно делают детям и пожилым людям.
Лазерная факоэмульсификация подразумевает применение специального дорогостоящего оборудования, поэтому ее проводят в сложных случаях, где неэффективно ультразвуковое воздействие: при глаукоме, сахарном диабете, вторичной катаракте, дистрофии роговицы.
Пациенту закапывают обезболивающие капли, а область вокруг глаза обрабатывается антисептиком.
Хирург выполняет небольшой разрез и направляет лазерный луч на помутневший хрусталик. В результате лазерного воздействия хрусталик распадается на мелкие частицы. На его место устанавливается имплант. Разрез на роговице герметизируют без наложения швов.
Преимуществом лазерной методики является низкий риск осложнений, обусловленный тем, что в глаз не вводятся инструменты. Поэтому госпитализация, как правило, не требуется, и пациента через несколько часов отпускают домой. В течение нескольких дней происходит восстановление зрения.
Ультразвуковая факоэмульсификация признана наиболее безболезненным и комфортным для пациента хирургическим методом. В современных клиниках ее совмещают с фемтолазерным сопровождением. Это последнее слово в хирургии глаза. Перед проведением операции глаз обездвиживают и обезболивают специальными глазными каплями. В область глаза вводят обезболивающий препарат.
Ультразвуковое воздействие превращает хрусталик в эмульсию, которую выводят через специальный зонд, а на свободное место через микроскопический разрез не более 3 мм вставляют искусственную линзу в свернутом состоянии. Внутри капсулы она расправляется, принимает правильную форму и надежно фиксируется. Микроразрез герметизируется самостоятельно, без наложения швов.
Экстракапсулярная экстракция является традиционным и недорогим способом удаления катаракты. Однако он требует проведения больших разрезов, наложения швов и длительного восстановления. К тому же, этот метод считается травмоопасным и чреват побочными явлениями. Данная операция заключается в разделении хрусталика на две части и их выводе через разрез, при этом капсула остается в сохранности. Проводят операцию ЭЭК в стадии зрелой и перезрелой катаракты и при твердом хрусталике. Несмотря на очевидные минусы, бывают ситуации, когда возможен только этот вид хирургического вмешательства: при слабости связок хрусталика, дистрофиях роговицы, узких зрачках, а также в случае вторичной катаракты.
Интракапсулярная экстракция проводится под воздействием низких температур, с использованием специального инструмента криоэкстрактора. Этот вид хирургического лечения также, как и предыдущий, не требует дорогостоящего оборудования и широко доступен. С помощью криоэкстрактора хрусталик замораживается, становится твердым, что позволяет его легко удалить вместе с капсулой. На место удаленного хрусталика устанавливают имплант. Данный вид операции не делают детям и подросткам, хотя процедура хорошо переносится больными. Показаниями к интракапсулярной экстракции являются травматическая катаракта, вызванная ранениями глазного яблока.
Офтальмологи считают, что лучше делать операцию по удалению катаракты, когда патология вызывает изменения привычного ритма жизни пациента. Обычно это происходит на ранней стадии развития болезни или при незрелой катаракте. Обычно пациенты сомневаются, нужна ли операция немедленно, и хотят оттянуть неприятное событие, но я всегда предупреждаю, что прогноз операции при перезрелой катаракте менее благоприятен, а вероятность осложнений значительно выше.
Как проходит операция
Пациенты обычно боятся предстоящей процедуры и всегда спрашивают, как делают операцию катаракты глаза.
В клинику пациенту надо прийти с результатами обследования накануне операции с целью проведения еще одного осмотра хирургом-офтальмологом и ознакомления его с анализами.
С пациентом проводят беседу о правилах поведения во время операции. Он должен смотреть прямо перед собой, не мигать, опускать глаза вниз или фокусироваться на определенной точке только по команде врача. Дополнительной целью беседы является приведение больного в спокойное состояние. Вечер перед операцией проходит без ужина, допустимо применение успокоительных средств и препаратов, снижающих давление и сердцебиение.
На следующий день, за 1-2 часа до операции пациенту закапывают глазные капли, расширяющие зрачок. Процедуру выполняют на операционном столе. Непосредственно перед операцией больному закапывают обезболивающие капли и делают укол. Новорожденным и людям с психическими заболеваниями делают общий наркоз и подключают к аппаратуре контроля деятельности сердца и органов дыхания.
После этого хирург приступает к действиям по выбранной методике удаления катаракты. Длительность операции 15-30 минут в зависимости от ее вида и сложности. По завершении манипуляций на больной глаз на сутки накладывают фиксирующую повязку для защиты от инфицирования и травмирования.
После проведения операции за пациентом наблюдают в течение получаса, пока не закончится действие анестетика, после чего прооперированный человек отправляется в палату и отдыхает. Соблюдать постельный режим не обязательно. Уже через час можно ходить и принимать пищу. Иногда врач разрешает в этот же день покинуть клинику при наличии сопровождающего лица, но более правильным считается в течение первых суток остаться под наблюдением специалистов. В случае применения травмирующих методик пациент остается в клинике на несколько дней. Перед выпиской пациент получает инструкции и рекомендации по восстановлению после операции удаления катаракты.
Осложнения после операции

Несмотря на положительные статистические данные, осложнения после операции по удалению катаракты все же возможны. Большинство негативных явлений вызвано индивидуальными особенностями организма и нарушениями во время реабилитационного периода. Обычно последствия операции проходят сами или купируются медикаментозными средствами, преимущественно глазными каплями. Хирургическое вмешательство производят крайне редко.
Чаще всего прооперированный пациент может столкнуться со следующими ситуациями:
Повышение внутриглазного давления.
Отек роговицы.
Дистрофия роговицы.
Слезотечение.
Кровоизлияние в стекловидное тело.
Смещение интраокулярной линзы.
Наиболее серьезным осложнением является вывих хрусталика и его смещение в стекловидное тело.
Также через некоторое время после удаления катаракты возможно развитие вторичной катаракты. Одна из причин ее появления — материал, из которого сделана имплантируемая линза или дизайн этой линзы. Также вторичная катаракта может появиться из-за травмирования внутренних структур глаза во время первой операции по замене хрусталика. Для решения проблемы выполняют лазерное вмешательство.
 Автор: врач-офтальмолог Курьянова Ирина Валентиновна
Автор: врач-офтальмолог Курьянова Ирина Валентиновна
Дата публикации: 05.06.2019 10:52
Читайте также
